Estimation de la mortalité des jeunes enfants à partir des données des établissements de santé : la technique de la naissance précédente
Contexte
Dans le chapitre d’introduction à l’analyse de la mortalité des jeunes enfants, nous avons déjà attiré l’attention sur la possibilité d’utiliser les données collectées dans les établissements de santé pour mesurer la mortalité de la petite enfance. Si on met pour l’instant à part les questions de sélection, la technique la plus utile pour obtenir ces mesures de la mortalité s’appuie sur une question simple posée à une mère qui attend un prochain enfant ou qui le met au monde. Nous désignerons cet enfant comme l’enfant de référence (en anglais index child). Il s’agit de savoir si la précédente naissance vivante est encore en vie ou décédée au moment où sa mère est interrogée pendant la grossesse ou lors de l’accouchement de l’enfant de référence. Pour un ensemble de mères (généralement au moins un millier de répondantes), les proportions d’enfants décédés parmi les enfants nés vivants précédents sont d’abord calculées puis converties en une mesure de la mortalité de la petite enfance. Cette mesure est souvent voisine de 2q0 mais elle peut se rapprocher davantage de 3q0 si les intervalles entre naissances sont longs. Des variantes de la méthode peuvent consister à obtenir les proportions d’enfants précédents décédés avant l’accouchement de l’enfant de référence, par exemple au moment d’une visite prénatale, ou après l’accouchement de l’enfant de référence, pour les convertir en mesure de la survie des jeunes enfants.
L’information sur la survie des enfants recueillie de cette façon auprès des hôpitaux, des cliniques ou autres centres de santé présente plusieurs caractéristiques attrayantes. Premièrement, le recours à des enquêtes et études spéciales est évité, car l’information fait souvent partie d’un système sanitaire d’enregistrement régulier. Deuxièmement, quand l’information provient d’établissements de santé, des informations complémentaires qu’il est difficile d’obtenir dans des enquêtes rétrospectives peuvent être obtenues relativement aisément. Il s’agit de caractéristiques de la mère ainsi que des naissances, dont le sexe, le rang de naissance et le poids à la naissance. Troisièmement, les données peuvent être désagrégées et fournir des estimations détaillées pour certains établissements de santé (quand la population dans le bassin de recrutement est suffisamment nombreuse), pour des villes et de petites provinces. Cette information à un niveau géographique fin peut être précieuse si les autorités de santé veulent cibler les groupes ayant les taux de mortalité infantiles ou juvéniles les plus élevés. Des tendances au niveau local peuvent aussi servir à apprécier l’efficacité qu’ont eue des actions sanitaires. Enfin, les données des établissements de santé étant généralement recueillies par des personnels éduqués, on peut s’attendre à ce qu’elles soient raisonnablement précises. Par ailleurs, des répondantes placées dans un contexte médical peuvent être mieux préparées que lors d’enquêtes à domicile à déclarer des événements qui peuvent être perçus comme stigmatisants (la distinction entre naissances vivantes, mort-nés, avortements et fausses couches) ou pénibles à rappeler (un décès néonatal ou infantile).
Origine des méthodes basées sur la technique de l’enfant précèdent
La technique a ses origines dans une étude sur la mortalité dans les Iles Salomon dans les années 1980. Au cours de cette étude, il est apparu que parmi les informations régulièrement recueillies dans les maternités figuraient des réponses aux questions sur le nombre d’enfants déjà nés et survivants ainsi qu’une question sur la survie de l’enfant précédent, si la mère accouchait d’un deuxième enfant ou d’un enfant de rang plus élevé, l’enfant de référence (voir figure 1). Brass et Macrae se sont efforcés de montrer comment ces données pouvaient être rattachées aux mesures habituelles de la survie des jeunes enfants, estimées à partir d’histoires génésiques résumées et des proportions d’enfants décédés parmi les naissances précédentes (Brass and Macrae 1984, 1985). Deux méthodes ont été proposées. L’intérêt pour la technique de la naissance précédente a été immédiat, car elle fournit une estimation de la mortalité de la petite enfance proche de la période en cours. La base théorique de la méthode a été étendue et développée pour permettre des applications aux données de survie de l’enfant précédent recueillies avant ou après une naissance (Aguirre 1994; Aguirre and Hill 1988; Hill and Aguirre 1990). La seconde méthode (Brass and Macrae 1985), fondée sur les nombres totaux d’enfants déjà nés et survivants, est plus élaborée et plus compliquée d’application ; elle n’est pas présentée ici.
Par la suite, d’autres chercheurs ont appliqué la technique de l’enfant précédent dans diverses circonstances, avec différents objectifs – par exemple, dans des camps de réfugiés, pour mesurer les taux d’avortement dans des consultations prénatales, pour des estimations sur petits domaines et pour mesurer l’impact d’actions sanitaires (Bicego, Augustin, Musgrave et al. 1989; Madi 2000; Oliveras, Ahiadeke, Adanu et al. 2008; Rowe, Onikpo, Lama et al. 2011). Dans une étude dans un site de surveillance démographique où les naissances et les décès étaient enregistrés de façon fiable et indépendante, on a montré que de bons résultats pouvaient être obtenus, alors que la contraception était largement diffusée et que les intervalles entre naissances s’étaient allongés, aussi bien avec des données recueillies dans des consultations prénatales plutôt qu’en maternité ou au moment de la première vaccination du nouveau-né (Bairagi, Shuaib and Hill 1997).
Précautions et mises en garde
L’analyste est confronté à plusieurs difficultés au moment d’utiliser des données sur la mortalité des jeunes enfants recueillies dans des établissements de santé. La plus importante tient au fait que la population fréquentant ces établissements n’est pas sélectionnée aléatoirement. Les biais qui en résultent sont importants à plusieurs titres.
Le premier biais est dû à la couverture incomplète de la population par les établissements de santé, à la fois publics et privés. Cette sélection fonctionne de différentes façons. Souvent, la population urbaine accède plus facilement aux établissements de santé que la population rurale. Le recours aux services de santé modernes augmente avec le niveau de vie et le niveau d’instruction des personnes. D’où un biais dans les estimations de la mortalité infantile et juvénile, qui tendent à être trop optimistes. Mais dans certains cas, le biais peut jouer à l’inverse. Les centres de référence, qui incluent généralement la maternité centrale ou les hôpitaux universitaires, ont souvent des résultats moins favorables que les centres périphériques, parce que les cas les plus compliqués nécessitant des interventions chirurgicales et d’autres formes de soins avancés leur sont adressés. Les estimations pour de tels établissements tendront donc à surestimer la mortalité infantile et juvénile.
Le premier biais est d’autant moins sensible que les taux de couverture des établissements de santé utilisés comme source de données sont eux-mêmes élevés. En Afrique subsaharienne, d’après les enquêtes EDS les plus récentes dans 38 pays, 51 % des mères ont accouché dans un établissement de santé, 76,5 % des mères en zone urbaine. Les proportions sont encore plus élevées pour les visites prénatales : 93 % des femmes ont été vues par un médecin ou du personnel médical dans les zones urbaines et 76 % dans les zones rurales, une proportion étonnante (STATcompiler). Grâce à ces taux de couverture élevés, il est possible de traiter certains des biais associés à la couverture incomplète de la population. C’est pourquoi nous présentons plus loin une méthode pour estimer la mortalité de la petite enfance à partir des proportions d’enfants précédents décédés quand les mères se rendent à des consultations prénatales ou même à des centres de vaccination. Ces options sont présentées plus loin dans la section ‘Extensions’.
Quand la couverture de la population par les établissements de santé est beaucoup plus basse, le biais de sélection est nettement plus élevé. On peut utiliser des données d’enquêtes ou du recensement sur l’ensemble de la population pour ajuster les statistiques des établissements de santé, en comparant les caractéristiques des utilisateurs et des non utilisateurs des services de santé. Une complication vient de ce que de nombreux pays s’efforcent d’étendre la couverture de leurs services de santé. Il peut en résulter l’inclusion de nouveaux groupes de population ayant des schémas de mortalité spécifiques dans la base de données sur la survie des jeunes enfants. Ces modifications de couverture peuvent rendre difficile l’interprétation des évolutions au fil du temps. Toutefois dans la plupart des populations de grande taille, l’installation de nouveaux établissements prend du temps et la couverture n’évolue que lentement.
La seconde source de biais systématique est le fait que presque toutes les femmes qui viennent dans les maternités et les centres de santé le font parce qu’elles sont sur le point d’avoir un enfant. Toutes les informations obtenues de ces femmes sont propres à ces moments de leur vie reproductive. Il en va différemment dans les enquêtes sur des échantillons aléatoires, où les femmes sont interrogées indépendamment de leur position dans leur parcours reproductif, les informations qu’elles donnent étant donc représentatives des déclarations de l’ensemble des femmes ou des femmes de toutes parités. Un ajustement a été proposé pour que les données obtenues dans les établissements de santé sur le nombre total d’enfants déjà nés et décédés se rapprochent davantage des données dans les enquêtes auprès des ménages. Mais l’ajustement semble trop dépendant des diverses hypothèses, comme l’effet du rang de naissance sur la survie des enfants et la répartition dans le temps des décès des enfants (Brass and Macrae 1985).
Un troisième biais de sélection avec cette méthode provient du fait que la dernière naissance de chaque femme n’est jamais représentée, puisqu’elle n’a pas l’occasion d’être déclarée lors de la naissance suivante. Le biais est probablement négligeable quand la fécondité est élevée, mais dans une population où de nombreuses femmes n’ont que deux enfants, il y aura une surreprésentation des premières naissances, qui ont généralement une mortalité supérieure à la moyenne. Dans une population où une importante proportion de femmes n’a qu’un enfant, la technique de la naissance précédente ne donnera pas non plus des estimations sans biais de la mortalité de la petite enfance.
Description détaillée de la méthode
Un diagramme aide à comprendre les termes utilisés dans cette explication. La figure 1 schématise un intervalle entre naissances Ī pour une femme ayant trois points de contact possibles avec les services sanitaires – à l’occasion d’une visite prénatale, au moment de l’accouchement et après l’accouchement lors d’un contrôle post-partum ou d’une vaccination du nouveau-né.
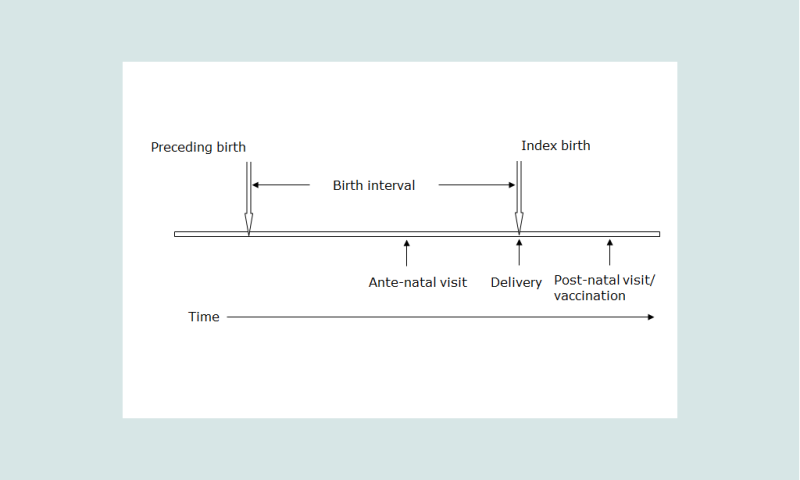
Des modèles et des données empiriques ont montré que les proportions d’enfants décédés parmi les enfants précédents, Q, recueillies à proximité de l’accouchement de l’enfant de référence sont proches de la probabilité de décéder avant un âge de l’ordre de 80 % de l’intervalle moyen entre naissances vivantes, Ī. La compilation des intervalles entre naissances médians pour 35 des enquêtes les plus récentes couvrant la période 1990-2010 dans des pays d’Afrique subsaharienne fait ressortir un intervalle médian de 34,8 mois (STATcompiler). Les seuls pays avec des intervalles médians de plus de 40 mois sont le Ghana (40), la Namibie (42), l’Afrique du Sud (47) et le Zimbabwe (47). Les proportions d’enfants précédents décédés au moment de l’accouchement de l’enfant de référence sont donc proches des proportions d’enfants décédés avant leur deuxième anniversaire, soit, dans une notation de table de mortalité, 2q0.
La proportion d’enfants précédents décédés avant la naissance de référence est très proche de 2q0 dans une table de mortalité, parce que la proportion d’enfants décédés est l’intégrale du produit de deux fonctions asymétriques. L’une est la distribution des naissances par durée avant la naissance la plus récente, b(x). La seconde fonction est la probabilité cumulée q(x), prise dans les premiers âges couverts par la table de mortalité. La distribution par mois de la naissance précédente est asymétrique : aucune naissance dans les neuf premiers mois précédant la maternité actuelle mais une concentration des naissances autour de l’intervalle moyen entre naissances, puis une longue queue de distribution à mesure que l’on remonte dans le temps avant la naissance la plus récente. Les probabilités cumulées de décéder aux jeunes âges dans toute table de mortalité s’accroissent rapidement durant les deux premières années de vie, mais par la suite les proportions cumulées, qx, se stabilisent au-delà de l’âge de deux ans (Hill and Aguirre 1990).
La figure 2 illustre la forme de ces deux fonctions avec des données réelles d’intervalles entre naissances (d’où les légères irrégularités dues à des défauts de déclaration des dates) et les probabilités de décéder par mois depuis la naissance tirées de la table-type des Nations Unies (modèle ‘Général’) avec une espérance de vie à la naissance de 60 ans.
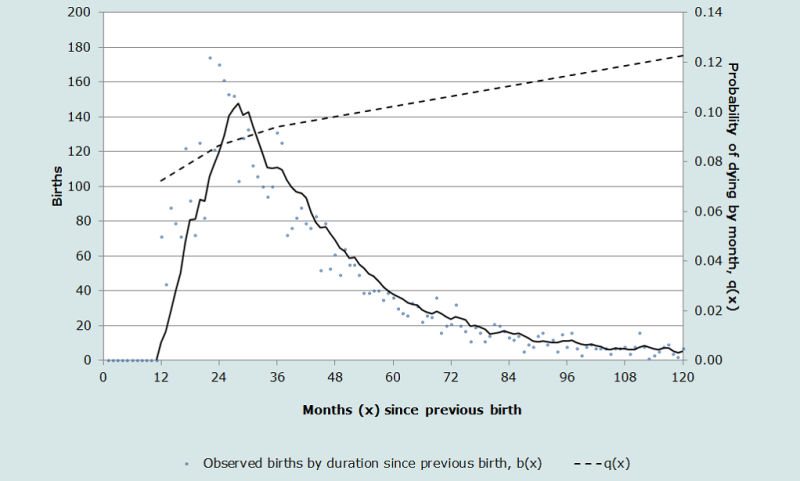
La proportion d’enfants décédés parmi les naissances précédentes, Q, est l’intégrale du produit de ces deux fonctions. Soit
(1)
où b(x) est le nombre de naissances survenues x mois avant la maternité actuelle, et q(x) est la probabilité cumulée des décéder avant l’âge x.
Comme la méthode vise essentiellement à mesurer les variations d’une année à l’autre de la survie des jeunes enfants par établissement, l’intérêt porte davantage sur la valeur de l’indice que sur sa représentation exacte dans la table de mortalité. Le principal effet perturbateur dans la comparaison des résultats au fil du temps ou dans différentes populations résultera de différences dans la longueur des intervalles entre naissances. Mais l’analyse de Rutstein a montré que les intervalles médians n’ont évolué que très lentement entre les premières et les dernières EDS dans chaque pays et en particulier en Afrique subsaharienne, de sorte que l’importance des variations de la longueur des intervalles entre naissances est probablement mineure (voir Rutstein (2011 : Tableau 2.2a)). Par convention, on dénomme simplement « indice de mortalité de la petite enfance » la proportion d’enfants précédents décédés au moment de la naissance de l’enfant de référence, et on le considère comme une approximation de 2q0 dans la plupart des populations et de 2,7q0 dans les populations où les intervalles entre naissances sont de l’ordre de 40 mois. Dans de nombreux pays à basse fécondité, les intervalles entre naissances sont plus longs, mais la plupart de ces pays ont de bons systèmes d’enregistrement des mouvements de population et ils ne sont pas les principaux utilisateurs de la technique de la naissance précédente.
On peut estimer les effets éventuels d’intervalles entre naissances s’écartant de 30 mois sur les mesures de la mortalité des jeunes enfants en recourant aux tables-types de mortalité. Nous utilisons celles du modèle Général des Nations Unies, sexes réunis, avec une espérance de vie à la naissance de 60 ans, pour calculer les probabilités mensuelles de décéder jusqu’à 5 ans. Nous calculons ensuite les différences relatives dans la mesure de la mortalité de la petite enfance lorsque l’intervalle entre naissances, l, s’écarte de 30 mois et que le temps d’exposition au risque n’est donc pas 0,8* I ou 24 mois (2q0). Quand l’intervalle entre naissances est de 25 mois et donc le temps d’exposition au risque de 25*0,8 = 20 mois, ce qui peut survenir si les données sont recueillies lors de visites prénatales, les proportions d’enfants précédents décédés sont alors proches de 1,7q0 ou 5 % plus basses que si l’intervalle entre naissances avait été de 30 mois. Quand les intervalles entre naissances atteignent 40 mois, les proportions d’enfants précédents décédés sont une approximation de 2,7q0, soit un écart de 7 % avec la valeur de 2q0 associée à un intervalle entre naissances de 30 mois. Si l’intervalle entre la naissance de l’enfant précédent et le moment ou les données sont recueillies atteint 45 mois, ce qui peut arriver si les mères sont interrogées quelque temps après la naissance de l’enfant de référence, alors la mesure estimée de la mortalité des jeunes enfants est à peu près égale à 3q0 soit 9 % de plus que 2q0 dans la table type de mortalité. Bien qu’importantes, ces différences restent modérées et les pourcentages restent vraisemblablement stables à court terme.
Les tables-types de mortalité peuvent être utilisées pour interpoler entre les diverses mesures de la mortalité des jeunes enfants obtenues par la technique de la naissance précédente. Avec des intervalles entre naissances de 30 mois, nous estimons à peu près 2q0. En utilisant des transformations logit des tables-types de mortalité, on peut aisément obtenir les valeurs correspondantes de 1q0 (mortalité infantile) et 5q0 (taux de mortalité avant 5 ans utilisé par l’Unicef). Un exemple de la méthode d’interpolation figure au tableau 2. La même procédure peut être suivie pour obtenir 2q0 quand les intervalles entre la naissance précédente et la naissance de référence ne sont pas de 30 mois, en particulier si l’intervalle est réduit du fait de la collecte des données lors des visites prénatales, ou si la durée depuis la naissance précédente est au contraire allongée du fait de la collecte des données est organisée, disons, lors de la première vaccination de l’enfant de référence. La feuille de calcul associée présente la procédure en détail.
Les questions soulevées par ce simple résultat qui veut que Q≈ (Ī .0,8) q0 sont nombreuses. La première question concerne l’omission des femmes n’ayant qu’une naissance et donc pas de naissance précédente. Dans une large majorité des populations sans système d’état civil complet, la plupart des femmes ont au moins un deuxième enfant, de sorte que la mortalité des premières naissances est bien prise en compte, le biais étant donc minime. Toutefois, dans les populations à faible fécondité, la question se pose de la surreprésentation des premières naissances dans les données. Deuxièmement, les femmes qui décèdent en couches peuvent ne pas survivre assez longtemps pour déclarer la survie de leurs enfants précédents, même si des informations sur les dossiers hospitaliers restent souvent disponibles au-delà du décès. On sait que les risques de perdre l’enfant de référence sont fortement associés à la mortalité maternelle, comme le montrent les données de Bamako (Hill and Aguirre 1990). Heureusement les décès maternels sont suffisamment rares pour avoir peu d’effets sur les données recueillies de cette façon.
Il est important de préciser la période de référence des estimations obtenues par la technique de la naissance précédente. A nouveau, la figure 2 nous aide à évaluer la date moyenne des décès des enfants précédents qui sont morts avant la naissance de référence. La combinaison de risques relativement élevés de décéder précocement (voir la fonction q(x)) et d’une concentration des naissances autour de l’intervalle moyen entre naissances oriente vers un âge moyen au décès nettement inférieur à la moitié de l’intervalle entre naissances. Aguirre (1990) a montré à l’aide de modèles que la date moyenne de décès des enfants précédents se situait environ aux deux tiers de la longueur de l’intervalle entre naissances avant la date de naissance de l’enfant de référence. A partir de données empiriques couvrant un large éventail d’intervalles entre naissances, le décès de l’enfant précédent se situait à un point entre 54 et 74 % de l’intervalle en mois avant la date de naissance de l’enfant de référence. Dans la plupart des applications, nous recommandons de considérer que la date de référence des décès se situe aux deux tiers de l’intervalle avec la naissance précédente à partir de la naissance de l’enfant de référence. Cette hypothèse a été utilisée dans les feuilles de calcul des estimations.
Données nécessaires
La série de questions nécessaires pour la mise en œuvre de cette technique est simple, en supposant que la femme est interrogée dans l’établissement de santé alors qu’elle est enceinte (visite prénatale), qu’elle vient d’accoucher (dans une maternité ou à l’hôpital) ou qu’elle a amené son nouveau-né pour une vaccination :
- ‘Avez-vous déjà été enceinte une autre fois avant la grossesse/naissance actuelle ?’
Si ‘oui’, continuer. Si ‘non’, stop.
- ‘Quelle a été l’issue de cette précédente grossesse ?’ (naissance vivante, mort-né, fausse couche ou avortement– spontané ou provoqué).
Si ‘naissance vivante’ continuer. Si autre, stop.
- ‘Cet enfant précédent est-il encore en vie aujourd’hui ?’ (oui/non)
La date de l’interview (généralement la date d’accouchement de l’enfant de référence) est également nécessaire, mais elle fait généralement partie des renseignements administratifs connus.
Il s’agit là des questions de base, mais il s’en ajoute souvent d’autres relatives à la mère et à ses enfants, telles que la date de naissance de l’enfant précédent, son sexe, son poids à la naissance (s’il est connu), si c’était une naissance simple ou multiple, s’il est encore allaité entièrement, etc., selon les besoins et les circonstances. De même, d’autres informations peuvent être utiles pour les soins à la mère et à l’enfant (si la mère est vue après l’accouchement) : l’âge, le niveau d’instruction et la résidence de la mère ainsi que des informations sur l’accouchement de l’enfant de référence tels que son poids à la naissance et le lieu et le type d’accouchement (normal, au forceps, par aspiration, par césarienne, etc.). La connaissance de la date de naissance de l’enfant précédent est utile pour le calcul des intervalles moyens entre naissances dans la population étudiée.
Les données sont souvent obtenues dans les hôpitaux sous la forme de registres ou de grands livres. Un exemple est donné au tableau 1. Le contenu de chaque colonne peut varier en fonction des objectifs mais les questions essentielles pour l’estimation de la mortalité de la petite enfance sont reprises dans les colonnes (7) et (8). Notez que dans le système sanitaire, le nombre de grossesses (aussi courtes soient-elles) remplace souvent le nombre de naissances vivantes, mais avec un peu d’accoutumance et de formation le personnel de l’établissement peut aisément distinguer entre les définitions plus médicales (gravidité, parité, parturition) et des termes plus démographiques (grossesses, naissances vivantes et enfants vivants).
Tableau 1 Exemple de registre de recueil des données pour la mise en œuvre de la technique de la naissance précédente
Date d’accouche (1) | Nom de la mère ou N° d’identité (2) | Age ou date de naissance de la mère (3) | Gravidité (Total des grossesses) (4) | Enfants nés vivants (5) | Enfants vivants (6) | Accouchemt actuel : type (7) | Naissance simple ou multiple ? (8) | Si né vivant : précédent enfant vivant aujourd’hui ? (9) | Sexe du dernier accouchemt : m/f (10) |
|---|---|---|---|---|---|---|---|---|---|
| 27 Jan 2012 | Mariama Sow | 31 Oct 1980 | 7 | 5 | 4 | Né vivant | Simple | Oui | M |
| 28 Jan 2012 | Comfort Frempong | 27 Juin 1991 | 3 | 3 | 2 | Mort né | N.A. | N.A. | N.A. |
| 29 Jan 2012 | Huda Khalaf | 19 Oct 1992 | 3 | 2 | 2 | Né vivant | Jumeaux | 1 – Oui
| M |
| 29 Jan 2012 | Huda Khalaf | 19 Oct 1992 | 3 | 2 | 2 | Né vivant | Jumeaux | 2 - Non | F
|
| 30 Jan 2012 | Mary Kenyatta | 22 ans | 3 | 2 | 1 | Fausse couche | N.A. | N.A. | N.A. |
Note: Dans cet exemple, des mots ont été utilisés plutôt que des codes, mais dans la plupart des cas, les réponses au choix sont pré-codées afin de standardiser les réponses et de minimiser le travail du personnel médical. Les nombres de grossesses, de naissances vivantes et d’enfants vivants excluent la grossesse ou la naissance la plus récente. Les jumeaux ou les triplés doivent être enregistrés séparément – voir le tableau.
Exemple
Dans sa forme basique l’analyse est très simple. Elle consiste à diviser le nombre d’enfants précédents décédés (ligne B du tableau 2) au moment de la naissance de référence par le total du nombre d’enfants précédents nés vivants. Les mort-nés sont exclus du calcul.
Tableau 2 Estimation de la mortalité de la petite enfance par la technique de la naissance précédente pour Bamako, Mali en 1985
Mesures | Naissances | Avant-dernières | ||
|---|---|---|---|---|
Total des enfants précédents nés vivant (A) | 4 778 |
| 3 737 | |
Total des décédés parmi les enfants précédents | 679 |
| 620 | |
Proportions d’enfants précédents décédés (B/A) | 0,142 |
| 0,166 | |
Source: Données de l’étude sur la maternité de Bamako (Hill and Aguirre 1990). | ||||
Dans les cas où l’on souhaite estimer d’autres indices de la table de mortalité, la mortalité infantile et la mortalité avant 5 ans peuvent être obtenues en utilisant des tables-types de mortalité et des transformations logit. Au tableau 3, nous illustrons les étapes de la procédure pour produire des estimations de 1q0 et 5q0 en utilisant des transformations logit de tables-types de mortalité. Ces méthodes sont incluses dans les feuilles de calcul associées.
Dans certains cas, des informations sont aussi recueillies et utilisées concernant l’avant-dernier enfant né, c’est-à-dire l’enfant né avant la précédente naissance (s’il y a eu un avant-dernier enfant). En simplifiant, la période d’exposition au risque de décéder pour cet enfant sera légèrement inférieure à deux fois l’intervalle moyen entre naissances, Ī. En prenant Ī = 30 mois, la proportion d’avant-derniers enfants décédés au moment de l’accouchement actuel sera à peu près égale à 2.Īq0, soit 5q0. La proportion déclarée d’avant-derniers enfants décédés est proche de la probabilité de décéder dans leurs cinq premières années de vie et pas à un âge plus jeune, car la distribution mensuelle des naissances et les probabilités cumulées de décéder sont beaucoup plus plates autour de l’âge de cinq ans qu’autour de deux ans. La difficulté est que ces données sur l’avant-dernier enfant ne peuvent provenir que de mères ayant eu au moins trois accouchements ou au moins deux accouchements et une troisième grossesse. La sélection systématique de femmes ayant un nombre d’enfants élevé et probablement une fertilité forte (intervalles entre naissances courts) exacerbe les biais par rapport à la version simple de la méthode (Hill and Aguirre 1990). Bien qu’elle soit incluse dans l’illustration ci-dessous, nous ne recommandons pas l’utilisation de l’information sur la survie de l’avant-dernier enfant né pour estimer la mortalité récente des jeunes enfants.
Tableau 3 Utilisation des logits et des tables types des Nations Unies (modèle Général) pour estimer les taux de mortalité infantile et de mortalité avant 5 ans à partir des proportions d’enfants précédents et d’avant derniers enfants décédés avant l’accouchement de référence
Mesure | Proportions observées d’enfants | Proportions d’enfants vivants | l(2) dans les tables-types des NU Général: e(0)=60 | logit l(2) | Logit l(2) observé | Alpha | 1q0: | 5q0: |
|---|---|---|---|---|---|---|---|---|
| Proportion d’enfants précédents décédés | 0,142 | 0,858 | 0,914 | -1,179 | -0,899 | 0,280 | 0,120 | 0,166 |
| Proportions d’avant derniers enfants décédés | 0,166 | 0,834 | 0,914 | -1,179 | -0,807 | 0,372 | 0,141 | 0,193 |
Source: Etude dans les maternités de Bamako (Hill and Aguirre 1990). | ||||||||
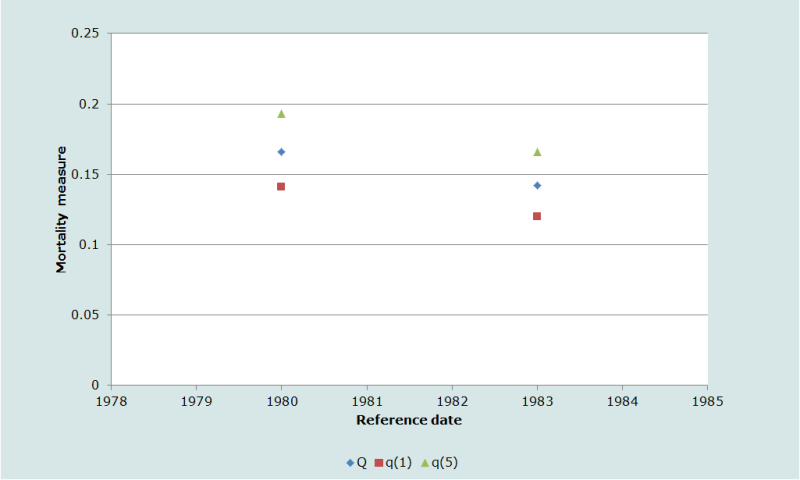
Sur la figure 3, nous faisons apparaître la relation entre les différentes mesures de mortalité estimées au tableau 3. A première vue, les données suggèrent une amélioration de la survie des enfants dans la période précédant la collecte des données dans les maternités de Bamako. Mais il faut se rappeler les effets de sélection implicites dans l’utilisation des données sur les avant-derniers enfants, puisque seules les mères d’au moins trois enfants fournissent les informations utilisées pour estimer les mesures repris à la dernière ligne du tableau 3.
Extensions de la méthode
Une critique courante de la méthode de l’enfant précédent est que les taux sont inévitablement calculés pour la population fréquentant les centres de santé et les maternités, mais qu’ils ne nous disent rien sur les taux de mortalité des jeunes enfants pour les mères ne fréquentant pas ces centres. Comme on l’a vu, dans la plupart des pays, des mères de plus en plus nombreuses accouchent dans des centres de santé d’un type ou l’autre, de sorte que peu à peu les estimations par la technique de l’enfant précédent deviennent plus représentatives. Entre temps, la recherche d’informations essentielles via d’autres sources vaut souvent la peine.
L’occasion la plus évidente de contacter une proportion plus importante de mères survient au moment de la première visite prénatale. Comme on l’a vu, la proportion de femmes enceintes qui fréquentent de tels centres est maintenant assez élevée, même là où l’enregistrement à l’état civil est très lacunaire (et l’accouchement en établissement de santé peu fréquent). Il suffit de très peu d’ajustements pour adapter aux consultations prénatales la collecte des informations essentielles pour la technique de la naissance précédente. Le principal risque est que l’information soit recueillie plusieurs fois auprès de la même mère. On doit donc être attentif à ce que l’information soit recueillie à la première visite mais pas aux suivantes.
Le principal problème technique à résoudre est que, comparé au moment de l’accouchement, l’intervalle depuis la naissance précédente est raccourci quand l’information est obtenue lors d’une visite prénatale. La proportion d’enfants décédés parmi les enfants précédents sous-estimera donc légèrement la vraie valeur de 2q0 dans la population. Toutefois, dans de nombreux cas, les femmes enceintes ne se présentent à la première visite prénatale que lorsque la grossesse est bien avancée. Dans ce cas, la réduction de la longueur de l’intervalle entre naissances sera de quelques mois et l’effet sur la mesure de la mortalité de la petite enfance sera très limité (Bairagi, Shuaib and Hill 1997; Hill and Aguirre 1990).
Une autre façon d’obtenir l’information nécessaire à l’application de la technique de l’enfant précédent consiste à inclure les questions lors de la première vaccination du bébé de référence, puisque le taux de couverture des opérations de vaccination est très élevé, aussi bien pour les femmes qui ont accouché en milieu hospitalier et celles qui l’ont fait à domicile. Pour l’essentiel, le format des questions reste le même. La formulation et la formation doivent être soignées afin de bien distinguer le nouveau-né qui reçoit la vaccination de la naissance précédente dont la survie doit être établie, pour que la technique de la naissance précédente puisse être appliquée. Comme le programme de vaccination débute – ou devrait débuter – dans les premiers mois de la vie du nouveau-né, l’extension de l’exposition de l’enfant précédent au risque de décéder est modeste par rapport à l’exposition jusqu’à l’accouchement. C’est pourquoi les proportions d’enfants précédents décédés au moment de la vaccination peuvent être considérées comme une bonne approximation de 2q0. Il convient d’éviter que des mères soient interrogées plusieurs fois à l’occasion de plusieurs séries de vaccination, mais c’est un problème relativement facile à gérer (Hill and Kelly 1996). L’effet de la mortalité du nouveau-né est plus important, car les mères qui perdent leur enfant en bas âge ne participeront pas aux programmes de vaccination. Si la mortalité des enfants successifs n’est pas indépendante, il en résultera une sous-estimation globale de l’indice de mortalité de la petite enfance.
Evolution au fil du temps et comparaisons entre zones
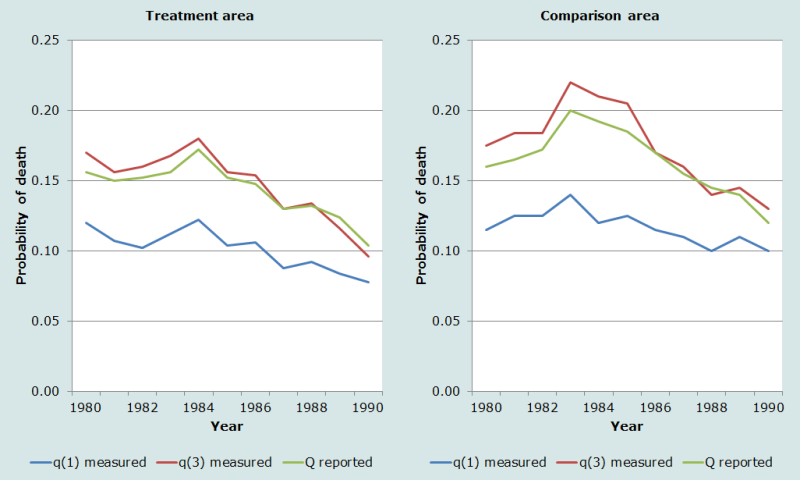
La technique de la naissance précédente trouve une importante application dans l’étude des tendances de la mortalité de la petite enfance dans des sous-populations suivies au fil du temps, et dans la comparaison des tendances de la mortalité des jeunes enfants au fil du temps dans différentes sous-populations. Dans plusieurs pays, du Sénégal et du Mali au Sultanat d’Oman, les estimations courantes de la mortalité de la petite enfance sont tirées d’informations collectées dans des maternités. L’exemple ci-dessous est tiré du site de surveillance sanitaire de Matlab Thana au Bangladesh, où nous bénéficions en outre des données d’un système d’état civil performant, en même temps que des informations sur la survie de l’enfant précédent recueillies au moment de la naissance de référence. Dans la zone d’étude de Matlab Thana il est, de plus, possible de comparer la mortalité des jeunes enfants dans les zones ‘Traitement’ et ‘Comparaison’, ce qui offre une occasion supplémentaire de tester la validité des informations fournies par la méthode.
Sur la figure 4 les courbes des zones ‘Traitement’ et ‘Comparaison’ représentent l’évolution de la mortalité de la petite enfance, tirée des questions sur la survie de l’enfant précédent, recueillies au moment de la naissance de référence. Les courbes inférieures représentent l’évolution de la mortalité infantile tirée du système d’état civil, alors que les courbes supérieures correspondent au 3q0, également calculé à partir des données d’état civil. La mesure de la mortalité de la petite enfance reproduit de très près l’évolution de 3q0 puisque dans cette population, où les intervalles entre naissance sont de l’ordre de 40 mois, la technique de la naissance précédente mesure la mortalité jusque vers 2,7 ans soit 2,7q0. La qualité de l’ajustement entre les mesures directes de la mortalité des jeunes enfants et les proportions d’enfants précédents décédés est encourageante.
Comparaison des tendances de la mortalité dans des sous-populations
La dernière illustration provient de l’étude sur la mortalité de la petite enfance dans les maternités de Bamako, Mali, où l’information sur le poids à la naissance du dernier né (l’enfant né à la clinique) était aussi enregistrée. Comme le montre le tableau 4, il existe une corrélation très forte entre le poids à la naissance de l’enfant de référence, le dernier né, et la survie de l’enfant précédent. L’analyse fait clairement apparaître la concentration des risques élevés chez certaines mères et montre l’intérêt de cibler ces mères pour réduire la mortalité de la petite enfance. Dans la même étude, le nombre de naissances survenues dans chaque maternité au cours d’une année était suffisamment élevé pour permettre le calcul de l’indice de mortalité de la petite enfance dans chaque établissement. Il a été ainsi possible de classer les établissements en fonction de la proportion d’enfants précédents décédés au moment de l’accouchement de référence et d’identifier ainsi les établissements les moins performants, ainsi que les populations dans leur zone de recrutement nécessitant des ressources supplémentaires.
Tableau 4 Proportions d’enfants précédents et d’avant-derniers enfants décédés au moment de la naissance de référence, par poids à la naissance du dernier né
Poids à la naissance de l’enfant de référence | Naissances précédentes | |
|---|---|---|
N | Proportions décédés ≈ 2q0 | |
1500–1999 | 76 | 0,197 |
2000–2499 | 409 | 0,161 |
2500–2999 | 1 389 | 0,153 |
3000–3499 | 1 827 | 0,136 |
3500–3999 | 607 | 0,104 |
4000 or more | 98 | 0,092 |
| Source: Etude dans les maternités de Bamako (Hill and Aguirre 1990). | ||
Références
Aguirre A. 1990. "The Preceding Birth Technique for the Estimation of Childhood Mortality: Theory, Extensions and Applications." Unpublished PhD thesis, London: University of London.
Aguirre A. 1994. "Extension of the preceding birth technique", Genus 50(3-4):151-169.
Aguirre A and AG Hill. 1988. "Estimacion de la mortalidad de la ninez mediante la tecnica del hijo previo con datos provenientes de centros de salud o de encuestas de hogares: aspectos metodologicos. [Estimating child mortality using the previous child technique, with data from health centers and household surveys: methodological aspects]", Notas Poblacion 16(46-47):9-39.
Bairagi R, M Shuaib and AG Hill. 1997. "Estimating childhood mortality trends from routine data: a simulation using the preceding birth technique in Bangladesh", Demography 34(3):411-420. doi: https://dx.doi.org/10.2307/3038293
Bicego G, A Augustin, S Musgrave, J Allman and P Kelly. 1989. "Evaluation of a simplified method for estimation of early childhood mortality in small populations", International Journal of Epidemiology 18(4 Suppl 2):S20-32. doi: https://dx.doi.org/10.1093/ije/18.Supplement_2.S20
Brass W and S Macrae. 1984. "Childhood mortality estimated from reports on previous births given by mothers at the time of a maternity: I. Preceding-births technique", Asian and Pacific Census Forum 11(2):5-8. https://hdl.handle.net/10125/3561.
Brass W and S Macrae. 1985. "Childhood mortality estimated from reports on previous births given by mothers at the time of a maternity: II. Adapted multiplying factor technique", Asian and Pacific Census Forum 11(4):5-9. https://hdl.handle.net/10125/3562.
Hill AG and A Aguirre. 1990. "Childhood mortality estimates using the preceding birth technique - some applications and extensions", Population Studies 44(2):317-340. https://dx.doi.org/10.1080/0032472031000144616
Hill AG and PG Kelly. 1996. Sur la mise en place de la technique de l'accouchement precedent, Senegal, 19 au 26 Janvier 1996 [On the implementation of the Preceding Birth Technique, Senegal 19-26 January 1996]. Arlington,VA: Partnership for Child Health Care.
Madi HH. 2000. "Infant and child mortality rates among Palestinian refugee populations", Lancet 356(9226):312. doi: https://dx.doi.org/10.1016/S0140-6736(00)02511-3
Oliveras E, C Ahiadeke, RM Adanu and AG Hill. 2008. "Clinic-based surveillance of adverse pregnancy outcomes to identify induced abortions in Accra, Ghana", Studies in Family Planning 39(2):133-140. doi: https://dx.doi.org/10.1111/j.1728-4465.2008.00160.x
Rowe AK, F Onikpo, M Lama, DM Osterholt and MS Deming. 2011. "Impact of a malaria-control project in Benin that included the integrated management of childhood illness strategy", American Journal of Public Health 101(12):2333-2341. doi: https://dx.doi.org/10.2105/AJPH.2010.300068
Rutstein S. 2011. Trends in Birth Spacing. DHS Comparative Reports No. 28. Calverton, MD: ICF Macro. https://www.dhsprogram.com/pubs/pdf/CR28/CR28.pdf
The DHS Program. STATcompiler. https://www.statcompiler.com/fr/.
- Printer-friendly version
- Log in to post comments
